Rien n’arrive encore à freiner le boom des maladies professionnelles. Ni la reprise en main par l’État de la politique de santé au travail. Ni l’investissement des partenaires sociaux dans la prévention.
Enfin ! En 2010, 9 000 métallos, salariés du BTP ou du commerce, ont été soustraits à l’exposition de produits CMR (cancérogènes, mutagènes ou reprotoxiques, capables d’entraîner la stérilité) se nichant dans les fumées de soudage, les pesticides ou les composés de plomb. Un résultat modeste au regard des 2,4 millions de travailleurs concernés mais l’un des premiers. Autant dire qu’en présentant, début mars, aux partenaires sociaux ce bilan de la deuxième année d’exercice du plan national d’actions coordonnées, Stéphane Seiller, directeur des risques professionnels à la Caisse nationale de l’assurance maladie des travailleurs salariés (Cnamts), affichait un large sourire.
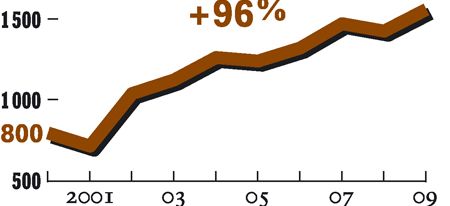
« C’est la première fois dans l’histoire de la branche qu’on peut afficher de tels chiffres », souligne l’énarque, qui n’a qu’une obsession : obtenir « du concret » dans la prévention des risques. De quoi illustrer l’évolution de la branche accidents du travail-maladies professionnelles (AT-MP), la plus petite de la Sécu, qui se fixe depuis 2009 des objectifs quantifiés de réduction des risques. De quoi aussi redonner du baume au cœur des 800 ingénieurs-conseils ou contrôleurs de sécurité au moral plombé par la dégradation continue de la sinistralité. Certes, les derniers chiffres (2009) montrent une chute de 7,5 % des accidents du travail. Mais c’est une exception qu’explique la crise et non leurs efforts de préventeurs. Les maladies professionnelles ont plus que quintuplé en dix ans et poursuivent leur envol (+ 5,1 % en 2009), approchant la barre des 45 500 cas indemnisés.
Urgence à agir. Au hit-parade des diagnostics : les troubles musculo-squelettiques. Marqueurs de la pénibilité du travail, ils augmentent toujours (+ 7,2 %), représentant plus de 80 % des maladies professionnelles reconnues et indemnisées. La tendance ne s’inversera pas à court terme, indique un rapport sur les maladies chroniques au boulot. L’hécatombe due à l’amiante est à venir, renchérit l’Institut national de la santé et de la recherche médicale (Inserm), qui attend un pic de mortalité entre 2030 et 2040. La liste des victimes de cancer professionnel s’allonge, polémiques à l’appui : 1792 étaient reconnus en 2009 par la Sécurité sociale alors que l’Institut national de veille sanitaire (INVS) estime le nombre de nouveaux cas entre 11 000 et 23 000 par an… Et l’inquiétude est à son comble face à l’émergence massive des troubles psychosociaux depuis 2007 et les suicides à France Télécom. Des troubles soupçonnés de causer la moitié des arrêts courts de travail. « Les statistiques réalisées dans les entreprises gérant leur propre système d’assurance maladie le montrent », argue Henri Forest, secrétaire confédéral CFDT.
Non qu’il n’y ait eu un sursaut des acteurs de la santé au travail depuis les années 2000. Multiplication des TMS, scandales sanitaires (éthers de glycol), explosion de l’usine AZF de Toulouse ont préparé le réinvestissement de l’État dans ce champ devenu ultrasensible géré par les partenaires sociaux. Sa condamnation en 2004 par le Conseil d’État à indemniser les victimes de l’amiante, pour avoir failli à son rôle de prévention, a accéléré le mouvement : déjà convaincu de la nécessité de développer le contrôle, Gérard Larcher, ministre délégué à l’Emploi, lance un plan santé au travail (2005-2009). Intégration de la santé au travail au dispositif de veille sanitaire, par la création d’une agence d’évaluation des risques ; lancement d’instances de concertation, nationale et régionales ; contractualisation souhaitée entre celles-ci, les Direccte (bras armés de l’État en régions) et les services de santé au travail intervenant en entreprise…, le plan « marque la volonté des pouvoirs publics de rendre plus effective la politique de prévention, en structurant mieux le dispositif de prévention », évaluait le cabinet Cemka-Eval, spécialiste de la santé publique.
Un signal politique fort, avec trois maîtres mots : transversalité, décloisonnement, coordination. « Il n’a jamais été question de reprise en main, au sens d’une caporalisation des acteurs par l’État, précise Jean-Denis Combrexelle, directeur des relations du Travail (DGT) au ministère du Travail. Gérard Larcher, qui articulait sa politique du Travail autour de deux préoccupations, l’ordre public social et le dialogue par la négociation collective et la concertation, a voulu remettre tout le monde autour de la table pour prioriser les actions dans un souci d’efficacité. » Reste que, six ans après, alors que le deuxième plan santé au travail (2010-2014) se déploie, « la politique publique de santé au travail s’esquisse à peine », juge Arnaud de Broca, secrétaire général de la Fnath, principale association de victimes d’accidents du travail, qui a toujours contesté la mainmise du paritarisme sur la prévention des risques.
La faute au « manque de moyens ». Seuls 120 millions d’euros ont été annoncés pour le plan santé au travail 2. Côté contrôle, le renforcement des effectifs de l’Inspection du travail (542 postes créés entre 2007 et 2009) a été affecté par les réorganisations de la RGPP. La faute encore à l’« absence de pilotage politique ». « Le soufflé du premier plan est vite retombé », concède Bernard Krynen, vice-président du Conseil d’orientation sur les conditions de travail (Coct) né en 2009 pour mieux organiser la concertation tripartite en matière de prévention, mais resté depuis en sommeil sur ce sujet. « Il n’y a pas eu de suivi politique des impulsions. Le deuxième plan santé au travail n’est porté que par l’administration », renchérit Henri Forest, de la CFDT. En cause, la valse des locataires de Grenelle, pas moins de quatre, depuis le départ de Gérard Larcher.
Autant dire que le retour de Xavier Bertrand, seul parmi les successeurs de Gérard Larcher à avoir prolongé son action par l’organisation des « Grenelle » sur les conditions de travail en 2007 et 2008, soulève des attentes. D’autant qu’il a obtenu – « première » sous la Ve République – la casquette de ministre de la Santé. « Mais, d’ici à la présidentielle, le temps est compté. Sans ministre délégué au Travail, Xavier Bertrand sera happé par les dossiers santé, comme la dépendance », craint un observateur. Des craintes a priori entendues par le nouveau ministre, qui doit présenter en avril le « bilan qualitatif » de 230 accords d’entreprises de plus de 1 000 salariés sur les risques psychosociaux.
Pourtant, le plan santé au travail 2 est plus opérationnel, assorti d’objectifs ambitieux – stabilisation du nombre de maladies professionnelles et baisse de 25 % des 650 000 accidents du travail d’ici à 2014 ! – et d’axes d’intervention, de la prévention des risques psychosociaux, chimiques, des TMS à l’accompagnement des TPE. Autre nouveauté, il a été soumis à concertation et s’articule avec le plan d’action de l’AT-MP, en pleine modernisation. Car, au sursaut de l’État a répondu celui des partenaires sociaux aux manettes de la branche AT-MP, qui ont mis le cap sur une politique de prévention coordonnée dans le cadre de la convention d’objectifs et de gestion 2009-2012. C’est la deuxième de son histoire signée avec l’État, la première paraphée à l’unanimité des partenaires sociaux ! « Il y a un autre état d’esprit au sein de la branche : avec l’émergence des risques psychosociaux, la santé au travail est devenue un débat social. Nous sommes interpellés sur notre action », lance Jean-François Naton, premier cégétiste à être vice président de la branche AT-MP depuis sa création en 1946, qui célèbre des moyens maintenus et une « feuille de route élaborée dans la concertation ». Celle des partenaires sociaux qui se sont appuyés sur les priorités élaborées, pour la première fois, par les comités techniques nationaux, qui couvrent chacun 600 secteurs d’activité !
Stratégie d’ensemble. Le changement est de taille, aussi, dans l’animation du réseau. « Dans les années 90, les 16 caisses régionales d’assurance maladie [devenues en 2010 caisses d’assurance retraite et de la santé au travail, Carsat] n’avaient pas de stratégie d’ensemble en matière de prévention des risques professionnels. Ce qui a changé aussi, c’est le fort consensus des partenaires sociaux », note Stéphane Seiller. Changement de braquet en 2009, la feuille de route pour quatre ans, déclinée en 18 programmes d’action, avec calendrier et indicateurs de suivi, a été cette fois prescrite au réseau, avec des cibles prioritaires dans les secteurs (BTP, intérim, grande distribution) et les publics (TPE, seniors…).
Concertée, l’action doit aussi être partenariale. Un changement culturel pour le réseau. « Il est nécessaire si l’on veut peser sur les risques professionnels dans le 1,8 million d’entreprises recensées, à 80 % des TPE, précise Stéphane Seiller. L’intervention directe des Carsat ne touche que 50 000 à 60 000 entreprises par an. Il nous faut prioriser les actions et trouver des partenaires. » Cela passe par des conventions avec les branches professionnelles et les 300 services de santé au travail. Afin d’assurer un maillage dans la politique de prévention conduite par la Sécurité sociale et l’État, la contractualisation Carsat-SST-Direccte est d’ailleurs un élément de la proposition de loi sur la médecine du travail, présentée en janvier au Sénat sous les huées de la profession. Une partie des médecins conteste le renforcement de la pluridisciplinarité dans les SST et la réorientation des missions vers la prévention (voir page 22). Au risque, selon Paul Frimat, un des experts écoutés sur le sujet, que la réforme soit renvoyée aux calendes grecques, alors même qu’un de ses objectifs est de pallier la chute des effectifs (voir interview ci-contre).
Sans attendre l’adoption de la proposition de loi, la branche AT-MP a déjà signé plus d’une centaine de protocoles de partenariat avec des SST. Mais il est trop tôt pour en mesurer les effets. Même chose concernant la réforme de la tarification de 2010 qui simplifie le mode d’imputation du coût des sinistres à l’entreprise, pour renforcer l’impact sur la prévention. Elle ne sera pleinement effective qu’en 2014 ! Décidément, la prévention des risques professionnels avance à pas plus que mesurés.
L’amiante a beau être interdit depuis 1997, l’inhalation des poussières de cette fibre minérale est à l’origine de 87 % des cancers professionnels (plèvre, poumons…) reconnus et de 477 décès en 2009. Les dégâts sont encore à venir, compte tenu du délai de latence des pathologies issues de son inhalation – dix à vingt-cinq ans minimum – et des quantités d’amiante encore confinées dans de nombreux bâtiments. L’Inserm attend un pic de mortalité entre 2030 et 2040, avec 1 100 à 1 300 décès annuels. Particulièrement ciblés : les 900 000 professionnels du BTP, surtout lorsqu’ils interviennent dans des locaux construits avant 1997.
La réforme de la médecine du travail est toujours en cours d’examen au Parlement. Vous restez optimiste ?
Je le reste. La difficulté est de trouver une fenêtre de tir dans le calendrier des parlementaires. Mais si cette réforme n’est pas votée avant mi-juillet, je crains que son adoption ne soit repoussée à 2013, voire plus, en raison de la présidentielle. Ce serait prendre un risque de voir se détruire la construction originale qu’est la médecine du travail. Elle se meurt du manque de praticiens. Les 8 000 médecins du travail représentent 5 000 emplois en équivalent temps plein. Les départs à la retraite feront chuter ce chiffre à 3 000 ETP d’ici à 2020. Il est urgent de mettre en place de vraies équipes pluridisciplinaires en santé-travail.
Le numerus clausus, déterminant le nombre de médecins du travail formés, devrait augmenter…
Le ministre du Travail et de la Santé semble prêt à l’élever de 30 à 40 médecins du travail supplémentaires par an. Cela permettra juste de maintenir les effectifs déjà surchargés. À Nantes, les employeurs d’un service de santé au travail ont démissionné, considérant qu’il leur était impossible d’assurer leurs missions. Dans certaines régions, la pénurie atteint 20 à 40 % des médecins du travail.
La réforme reste pourtant contestée.
Il y a eu de nombreuses oppositions à cette réforme qui impose de nouveaux paradigmes : le basculement d’une logique de réparation à une logique de prévention des risques, le passage de visites médicales individuelles à des actions collectives de prévention en entreprise, le renforcement de la pluridisciplinarité, source d’évolution des pratiques. Beaucoup s’y sont convertis. L’opposition actuelle se résume surtout aux syndicats de médecins, parfois trop corporatistes, qui n’ont qu’une solution : augmenter le nombre de praticiens. Certes, mais quelle médecine du travail veut-on ? Des praticiens limités, comme aujourd’hui, à la délivrance de certificats d’aptitude des salariés ? Ils n’ont pas empêché le drame de l’amiante… Ou préfère-t-on que le médecin du travail, pivot d’une équipe de professionnels, soit le spécialiste des interactions travail-santé, en capacité d’agir en entreprise ? Le vieillissement de la population salariée, son maintien en emploi, la traçabilité des expositions, les maladies à effets différés repositionnent les enjeux.
Diminuer la fréquence des visites médicales n’est-il pas risqué ?
Il ne s’agit pas de les diminuer mais de les réorienter, sur prescription médicale.
Comprenez-vous les craintes quant au dévoiement des missions du médecin du travail ou à la dilution de la responsabilité des employeurs ?
Cette loi me semble un bon compromis. Comme les hôpitaux, les services de santé au travail auront des missions. Et il reviendra au médecin du travail de définir les priorités des actions collectives de prévention, et les moyens associés, afin d’aider les entreprises à établir leur plan santé-travail. Passer de la délivrance de certificats d’aptitude à l’animation d’une équipe pluridisciplinaire est un changement radical de pratiques. En prévention, l’évolution sera majeure aussi. Le juge ne demandera plus, pour se prononcer dans une affaire d’accident du travail, le certificat d’aptitude du salarié mais le plan santé-travail de l’entreprise pour mesurer l’effectivité des actions.
Que pensez-vous des conventionnements entre services de santé au travail, Direccte et Carsat ?
Ils sont sans doute utiles mais ne doivent pas prendre la forme de diktats pseudoréglementaires pour plaquer les priorités nationales. Les médecins du travail doivent garder des marges de manœuvre.
Propos recueillis par Anne Fairise
Paul Frimat est l’auteur de deux rapports sur la médecine du travail. Le premier, coécrit en 2007 pour l’Igas avec la professeure Conso, fait un bilan des deux premières années de mise en œuvre de la réforme de 2004. Le second (2010), coécrit avec Christian Dellacherie et Gilles Leclercq, porte sur la formation des professionnels de la santé au travail au regard des nouveaux enjeux.
Emblème du cadre autonome, le smartphone peut l’être du stress professionnel, lorsque la pression temporelle se conjugue avec une charge élevée de travail, peu d’autonomie dans l’ordre des tâches à réaliser, des difficultés à concilier vie familiale et salariale… Or le stress est, devant le harcèlement et les violences au travail, le plus fréquent des risques psychosociaux, qu’on lie à l’évolution des organisations de travail et à la croissance des activités de services mettant le salarié au contact avec le client. Depuis les suicides au travail en 2007 chez France Télécom, ils sont l’objet de toutes les attentions en raison de l’enjeu humain, financier, ainsi que de leurs effets sur les maladies cardio-vasculaires et les TMS, qu’ils accroissent. Ils sont peu reconnus comme maladies professionnelles (72 en 2009).
ENTRE 1,8 ET 2,9 MILLIARDS D’EUROS
C’EST LE COUT SOCIAL « A MINIMA » EN 2007 DU STRESS AU TRAVAIL EN FRANCE, SELON UNE ÉTUDE INRS/ENSAM (INTÉGRANT LE COÛT DES SOINS, DE L’ABSENTÉISME, DES CESSATIONS PRÉMATURÉES D’ACTIVITÉ ET DES DÉCÈS PRÉMATURÉS).