Des journées à rallonge, une responsabilité croissante, une pratique dévalorisée pour un revenu qui n’est pas à la hauteur… Les praticiens délaissent le cabinet pour le salariat.
La médecine libérale est-elle si mal en point ? En 2009, seuls 10 % des nouveaux inscrits à l’ordre des médecins ont ouvert leur cabinet, contre 67 % à avoir signé un contrat de travail. Et les offres ne manquent pas : « De nouvelles cliniques se créent, des lits s’ouvrent dans les hôpitaux. De plus, nombre de conseils régionaux et généraux s’avèrent être friands de médecins-conseils », confie Stéphane Munk, président de l’Intersyndicale nationale autonome représentative des internes de médecine générale (Isnar-IMG). Sans compter les postes en médecine du travail, dans les établissements scolaires ou encore ceux dédiés à la protection maternelle et infantile. « Le salariat peut absorber plus de la moitié des jeunes générations de médecins généralistes diplômés pour les cinq années à venir », analyse Alexandre Husson, président du Syndicat national des jeunes médecins généralistes. Sa plaque ? Il ne l’a pas encore vissée. Pour l’heure, il préfère enchaîner les remplacements, tout comme 22 % de ses confrères diplômés en 2009.
C’est avec la loi hôpital, patients, santé et territoires (HPST) de juillet 2009 que ce désamour s’est considérablement accentué. Un texte décrié par la quasi-totalité des professionnels de la santé, les médecins libéraux en tête, obligés par exemple de déclarer leurs congés auprès de leur agence régionale de santé (ARS) de tutelle. Mais cette mesure inscrite dans la loi devrait rester lettre morte, faute de décret d’application. Quand bien même, la position syndicale des libéraux est sans appel : hors de question de déclarer quoi que ce soit auprès de qui que ce soit. « La médecine n’a plus de libéral que le nom », renchérit le docteur Arthur D., dont le cabinet fait face depuis plus de quinze ans à l’église d’un petit village auvergnat. Dans deux ans, il partira à la retraite, soucieux. La jeune génération ne semble guère emballée pour prendre le relais. « Je veux être là pour mes enfants, aller au cinéma, lire, profiter de ma femme », souligne Étienne, jeune médecin remplaçant et papa depuis quelques mois. Inutile de pointer du doigt la féminisation de la profession (au 1er janvier 2009, 52 % des nouveaux inscrits étaient des femmes) : « Ce souci de garder du temps pour soi, pour sa famille, est indifférent au genre », pointe Patrick Romestaing, président de la section santé publique du Conseil national de l’ordre des médecins.
Soixante heures par semaine. Ce qui rebute les jeunes ? Les contraintes toujours plus nombreuses. La peur de se retrouver seul pour poser un diagnostic. Engager sa responsabilité pénale en cas d’erreur médicale grave. Passer plus de soixante heures hebdomadaires dans le même cabinet, à regarder défiler la même patientelle. Multiplier les consultations, « à la limite de l’abattage », confie un jeune médecin généraliste. Et ce dans le seul espoir d’obtenir une rémunération digne d’un laborieux bac + 10.
Pour ne rien arranger, les relations entre le monde de la santé et l’État se tendent. Certains praticiens n’hésitent pas à faire état d’un véritable harcèlement de la part des caisses d’assurance maladie. La Confédération des syndicats médicaux français (CSMF) a d’ailleurs mis en place, en mars, le service SOS caisse. L’organisation recevrait, chaque jour, de 20 à 50 doléances dénonçant l’« excès de zèle des caisses ». Ce qui n’est pas pour rassurer Claude Leicher, président du syndicat de généralistes MG France : « Nous ne sommes pas considérés comme des partenaires, alors que nous participons à la maîtrise des dépenses de santé. Nous avons le sentiment que l’État ne veut plus d’une médecine libérale. »
Cette médecine est d’autant plus mal aimée et méconnue que sa pratique est dévalorisée sur les bancs de la fac. Au cours de leurs études, les futurs médecins n’apprennent pas à se familiariser avec la médecine libérale. Sur un cursus de neuf ans, les internes en passent plus de huit à évoluer en milieu hospitalier, au sein d’équipes structurées. « Ce que je sais de la médecine libérale, c’est que les tâches administratives représentent un tiers du temps de travail. On ne reçoit aucune formation en gestion de cabinet », note Sophie, étudiante en sixième année, qui se destine d’ores et déjà au salariat. Pourtant, depuis 1997 est prévu un stage d’initiation à la médecine libérale lors du deuxième cycle. La plupart des facultés ne l’ont pas mis en place.
Un changement devrait toutefois intervenir si les ambitions de la loi HPST n’en restent pas à une déclaration d’intention. Le 30 mars dernier, Roselyne Bachelot, ministre de la Santé, rappelait que, à partir de la rentrée universitaire 2009-2010, et durant quatre ans, devaient être créés chaque année en médecine générale 20 postes de professeurs, 30 de maîtres de conférences et 50 de chefs de clinique. Leurs titulaires étant recrutés chez les libéraux, puisque la ministre reconnaît elle-même que « c’est bien dans les cabinets médicaux que l’on apprend le métier de médecin généraliste ». Stéphane Munk précise qu’« aujourd’hui il n’y a qu’une dizaine de professeurs en médecine générale pour un nombre d’internes compris entre 7 000 et 8 000 » en France. Pas de quoi motiver les étudiants : les stages en cabinet sont rares et peu demandés – seuls 30 % des internes font le second stage facultatif lors du diplôme d’études spécialisées de médecine générale. Ce ne sont d’ailleurs pas les universitaires, souvent marqués du sceau de l’hôpital, qui encourageront les internes à prendre la voie solitaire du libéral.
Comme un palliatif, le rapport Legmann d’avril 2010, intitulé « Définition d’un nouveau modèle de la médecine libérale », préconise 20 grandes mesures, dont la création de nouvelles fonctions d’assistant de santé ou de coordinateur d’appui. Leur mission serait fondée sur l’accueil et l’orientation du patient, dégageant ainsi les praticiens des tâches administratives et de gestion, chronophages à souhait. Deux jours après sa présentation, une nouvelle étude a été commandée à Élisabeth Hubert, ex-ministre de la Santé et médecin généraliste. Cette fois, la réflexion porte sur la médecine de proximité. Les rapports se multiplient. Et la solution se fait encore attendre. Les généralistes en devenir sont pourtant clairs. « Nous ne voulons pas tant gagner plus, mais surtout travailler dans de meilleures conditions », précise Stéphane Munk, de l’Isnar-MG. Et éviter le burn out, qui touche 10 à 15 % des médecins. « C’est deux fois plus que dans la population totale », souligne Benjamin Chousterman, président du Syndicat des internes des hôpitaux de Paris.
Le collectif doit être le cœur de l’organisation de la future médecine générale ambulatoire. Et c’est bien le chemin qu’elle prend avec, par exemple, les unions régionales de médecins libéraux (URML), dont l’objectif est de favoriser une activité médicale en réseau ou les centres de santé pluridisciplinaires. Cette organisation de type libéral regroupe sur un même site des médecins, des kinés, des infirmières…
Tous fonctionnaires ? Pour sa part, Claude Le Pen, économiste de la santé, défend l’idée que les médecins libéraux auraient tout intérêt à s’organiser en société médicale, sur le modèle des cabinets d’avocats. « Faire d’un cabinet médical une entreprise est une bonne chose », défend Philippe Boutin, président de l’URML de Poitou-Charentes. Aux antipodes, Éric May, président de l’Union syndicale des médecins de centres de santé – structures publiques –, estime que « rien n’empêche d’imaginer un système de médecine de premier recours fondée sur le salariat ». Tous fonctionnaires ? « Le gouvernement doit saisir qu’il existe deux modes d’exercice de la médecine : le salariat et le libéral. Sacrifier l’un au détriment de l’autre serait une erreur d’analyse », met en garde Patrick Romestaing, du Conseil de l’ordre. Regrouper les médecins, oui. Mais pas n’importe comment. Rien ne sert de construire des bâtiments rutilants, équipés d’un matériel sophistiqué, si aucun projet médical solide – élaboré avec les professionnels de la santé – ne porte les murs. Mais pour cela il faut du temps ; de un à deux ans. Et, à vouloir précipiter les choses, les fiascos n’ont pas manqué. « Il n’est pas rare de voir des maisons de santé boudées des médecins parce qu’elles ne leur proposaient pas un mode de fonctionnement optimal », note Stéphane Munk. Plusieurs millions d’euros ont ainsi été jetés par les fenêtres. Les ARS l’ont bien compris, comme en Bretagne, avec ces 17 projets encore en réflexion, ou encore en Poitou-Charentes, où l’on en dénombre 53.
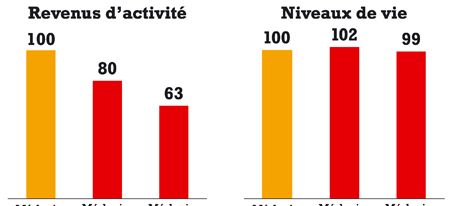
Côté aides à l’installation, accordées aux étudiants par les conseils généraux en contrepartie d’une durée d’exercice dans une région donnée, l’efficacité est toute relative. « La plupart du temps, ils rendent ces aides en fin de cursus. Finalement, elles équivalent à un prêt à taux zéro », souligne Philippe Boutin. C’est pourquoi les syndicats de libéraux ont concentré leur attention sur les rémunérations, véritable point d’achoppement. « Il faut arrêter le bénévolat dans la médecine générale libérale », s’agace Claude Leicher, président de MG France. Alexandre Husson, président du Syndicat national des jeunes médecins généralistes, estime que le revenu d’un généraliste est compris entre 4 000 et 5 000 euros, avant imposition. Et d’ajouter que pour gagner cette somme « il faut travailler de 9 heures à 20 heures, six jours sur sept. Il est clair que le salariat est beaucoup plus avantageux ». Raison pour laquelle les ardents défenseurs de la médecine libérale invoquent une rémunération mixte, alliant le paiement à l’acte et le forfait, « c’est le futur de la médecine libérale », affirme Benjamin Chousterman, du SIHP.
Le principe séduit, mais sa mise en pratique divise. D’après Claude Leicher, il devrait être valorisé en fonction de la localisation géographique. D’autres militent pour étendre le forfait affection de longue durée de 40 euros à l’ensemble des patients. Le hic : « La France n’a pas la culture du forfait », déplore Philippe Boutin. Ni même les moyens pécuniaires. Dans cette cacophonie, les ARS préfèrent régler cette question par le biais d’appels à projet auprès des professionnels de santé, à l’instar de celle du Poitou-Charentes. Si l’avenir de la médecine généraliste libérale reste incertain, une chose est sûre pour Patrick Romestaing : « Les patients devront s’habituer à un système fonctionnant avec peu de médecins. » Mais une médecine efficace exige des médecins bien dans leur peau. Cela ne semble plus être le cas.
10 % des nouveaux inscrits à l’ordre des médecins en 2009 sont installés en libéral.
Source : Drees.
39 ans C’est l’âge moyen d’installation.
Source : Caisse autonome de retraite des médecins de France (Carmf).
64,4 % C’est la part des femmes chez les médecins généralistes, en 2009.
Source : Drees.
100 000 C’est le nombre de médecins libéraux qui cotiseront à leur caisse de retraite, la Carmf, dans dix ans, contre 126 000 actuellement.
Source : Carmf.
président de la Carmf.
Cette baisse, nous l’avons anticipée. Dès 1997, nous avons commencé à alimenter un fonds de réserve par le biais de surcotisations de 50 % et une baisse des pensions de 15 %, étalée sur dix ans. Ce fonds s’élève désormais à 5 milliards d’euros. Dans six ans, nous commencerons à puiser dedans. Il devrait nous permettre de tenir une dizaine d’années. Jusqu’à ce que la démographie médicale connaisse un mieux.